Archivo Blog
ENTREVISTA A JOSÉ DIEGO SANTOTORIBIO, MÉDICO ESPECIALISTA EN BIOQUÍMICA CLÍNICA EN EL HOSPITAL UNIVERSITARIO PUERTO REAL
En primer lugar, muchísimas felicidades por el premio recibido. No cabe duda de que usted y su equipo están investigando sobre esta patología. ¿Cuál ha sido la novedad que han encontrado?
Nuestro trabajo es sobre la utilidad de los marcadores tumorales para el diagnóstico del cáncer mucinoso de ovario. El mucinoso es el tipo histológico de cáncer de ovario más frecuente en mujeres menores de 40 años. Los marcadores tumorales son sustancias bioquímicas que se pueden medir en la sangre y que aparecen elevadas en pacientes con cáncer. Para el diagnóstico y seguimiento del cáncer mucinoso de ovario se utiliza como marcador tumoral el antígeno del cáncer 19.9 (CA 19.9). El problema está en que este marcador tumoral se puede elevar en tumores mucinosos de ovario benignos (falsos positivos) o no elevarse en algunos pacientes con cáncer (falsos negativos). Nuestra aportación ha sido combinar el CA 19.9 con otro marcador tumoral, el antígeno del cáncer 125 (CA 125), y de esta forma hemos conseguido disminuir el número de falsos positivos y falsos negativos. Lo que hemos hecho es desarrollar un modelo con esos dos marcadores tumorales, al que le hemos llamado CA 19.9+125.
¿Cuál ha sido el reconocimiento expreso otorgado por la National Academy of Clinical Biochemistry (NACB)?
Hemos ganado uno de los Premios Distinguidos de la NACB en el Congreso Internacional de la Asociación Americana de Química Clínica de este año, celebrado en la ciudad estadounidense de Atlanta (2015 AACC Annual Meeting), por el trabajo titulado “CA 19.9 and CA 125 for diagnosis of mucinous ovarian cancer”. Este trabajo fue uno de los premiados por su excelencia científica de un total de 800 trabajos presentados en este congreso internacional.
¿Qué aportan de nuevo concretamente estos marcadores?
En general, este trabajo apoya la utilización de los marcadores tumorales como prueba complementaria para el diagnóstico de cáncer. En particular, este estudio recomienda la utilización de la combinación del CA 19.9 con el CA 125 (CA 19.9+125) para el diagnostico de cáncer mucinoso de ovario. El CA 19.9+125 ha sido desarrollado mediante un análisis multivariante, resultando: CA 19.9+125 = 0.00102 x CA 19.9 + 0.00057 x CA 125. El CA 19.9+125 mejora la eficacia diagnóstica en comparación con la utilización del CA 19.9 o CA 125 de forma aislada. En la población estudiada en nuestro trabajo un CA 19.9+125 > 0,23 presentó un 66,7% de sensibilidad y un 95,1% de especificidad para el diagnóstico de cáncer mucinoso de ovario.
Respecto al marcador del líquido pleural, ¿cuál es la novedad?
El derrame pleural es la acumulación de líquido en el espacio pleural y puede ser debido a muchas causas (insuficiencia cardiaca, neumonía, cáncer, tuberculosis, cirrosis hepática, etc…). El derrame pleural maligno es originado por la presencia de tumores en la pleura y es una manifestación clínica frecuente en pacientes con cáncer evolucionado, aunque también puede aparecer como primera manifestación clínica en pacientes no diagnosticados de cáncer. Para saber la causa que originó el derrame pleural se realiza análisis del líquido pleural extraído del paciente mediante toracocentesis (punción torácica). Nosotros hemos identificado un nuevo marcador tumoral en líquido pleural: la homocisteina. Niveles elevados de homocisteina en líquido pleural son diagnósticos de derrame pleural maligno.
Como sabemos, el cáncer de ovario tiende a diagnosticarse en estadíos tardíos. ¿Cree que esta contribución puede ayudar a una detección precoz?
En la actualidad, la utilización de los marcadores tumorales en población general (asintomática) no es recomendable. Los marcadores tumorales están indicados en pacientes con sospecha clínica de cáncer, por lo que su contribución al diagnostico del cáncer de ovario es en pacientes sintomáticos.
¿Cuáles son los próximos pasos que van a dar ustedes en relación con el cáncer de ovario? ¿Tienen pensado seguir investigando en este cáncer en concreto?
Si, seguimos investigando nuevos parámetros bioquímicos que puedan ser utilizados como marcadores tumorales. Hemos abierto una nueva línea de investigación en la que estamos estudiando los parámetros bioquímicos del metabolismo del calcio y fósforo (vitamina D) en relación con el cáncer de ovario. Continuamos con la línea de la homocisteina en líquido pleural y sangre para el diagnóstico de derrame pleural maligno. Y también tengo en proyecto una nueva línea de investigación de los parámetros bioquímicos del metabolismo de los hidratos de carbono (hemoglobina glicosilada) en relación con el cáncer.
¿Le gustaría hacer alguna solicitud expresa a las instituciones públicas para poder seguir avanzando en la investigación para hacer frente al cáncer de ovario?
Que aumenten las ayudas y becas para la investigación en los hospitales públicos. En nuestros hospitales, además de la labor asistencial y docente, se realiza una excelente actividad investigadora. Debido a esa carga asistencial, en la mayoría de los casos el tiempo para dedicarnos a la investigación lo sacamos de nuestro tiempo libre. Con mayores recursos y becas podríamos obtener mejores resultados.
Newsletter septiembre 2015
Newsletter del mes de septiembre, 2015. Para verla completa, por favor, haz click en la imagen.
Fe de erratas: donde dice «viernes» debería decir » sábado en «Globeathon 2015 se celebrará el próximo sábado 19 de septiembre en Madrid. Se trata del evento internacional por excelencia frente a los cánceres ginecológicos…»

Entrevista al Dr. Lucas Minig
¿Cómo definiríais Globeathon para todos aquellos que no conozcan la iniciativa?
Globeathon consiste en una jornada mundial de concienciación sobre el cáncer ginecológico, que incluye al cáncer de ovario-trompas, útero-endometrio, cérvix, vagina y vulva. Se trata de un encuentro organizado simultáneamente en diferentes ciudades del mundo. Allí se realizan eventos destinados a dar voz al cáncer ginecológico y a poner en evidencia la relevancia de la implementación adecuada de los mecanismos de prevención, diagnóstico y tratamiento del cáncer ginecológico.
¿Cómo surgió la idea?
Globeathon es una iniciativa de un grupo de médicos y pacientes afectadas en Estados Unidos cuya principal misión es la de aumentar la conciencia del cáncer que afecta a los órganos de la reproducción femenina, identificar las disparidades globales de atención, y superar las barreras (étnicas, raciales, políticas, geográficas, económicas, culturales y religiosas) a través de la extensión educativa y el compromiso global de la comunidad.
En el primer año, 2013, el evento fue organizado simultáneamente en 130 ciudades de 60 países del mundo. En su segunda edición, en el año 2014, los encuentros fueron distribuidos durante todo el mes de septiembre, asignando una semana para cada continente en particular.
¿El proyecto agrupa todos aquellos cánceres que afectan a la mujer; creéis que sería interesante que todos los cánceres ginecológicos se unieran bajo una misma asociación, institución o entidad?
No sería una mala idea. Sin embargo, no habría que olvidar que cada tipo de cáncer ginecológico tiene unas características diferentes que requieren un entendimiento y enfoque individualizado. Por ejemplo, el cáncer de cérvix es el único que tiene un método de detección precoz y habría que enfatizar que las mujeres lo cumplan. El cáncer de ovario, por otro lado, es el tumor ginecológico más agresivo y se diagnostica en etapas avanzadas en más del 80% de los casos con lo que el tratamiento especializado y multidisciplinar son pilares fundamentales para su manejo más apropiado.
¿Qué países están más concienciados desde el punto de vista social con aquellos cánceres que afectan a la mujer?
Estados Unidos, Australia, junto con Japón y los países de Europa occidental son los más concienciados ya que cumplen en gran medida con las campañas de prevención de cáncer de cérvix y cuentan con la formación profesional y la infraestructura adecuada para tratar a las mujeres con cáncer ginecológico. Sin embargo, también hay que mencionar que aún allí todavía queda mucho por seguir trabajando para mejorar el sistema de atención de las mujeres
Desde el punto de vista de la investigación, ¿cuál es el país de referencia para el cáncer de ovario? ¿Dónde tenemos que mirar?
Estados Unidos e Inglaterra son dos de los principales países referentes en cáncer de ovario. Son países con grandes inversiones en investigación molecular y en el desarrollo de políticas orientadas a la centralización del tratamiento. Esto último es motivado porque el tratamiento del cáncer de ovario es uno de los principales ejemplos de cómo un tratamiento quirúrgico realizado por profesionales adecuadamente preparados puede mejorar significativamente la supervivencia en relación a los profesionales sin el entrenamiento para tal fin. Sin embargo, tal como lo demuestra un reciente estudio realizado en Estados Unidos, tan sólo un 4% de las mujeres con cáncer de ovario en estadios avanzados son operadas por ginecólogos oncólogos en centros especializados. Por lo tanto, las ideas están pero el camino por recorrer aún es muy largo.
¿Qué reivindicación haríais a las instituciones?
Las instituciones tienen un rol fundamental en el entendimiento y gestión del problema. Han de apostar por la formación profesional e intentar implementar políticas de centralización del manejo de estas enfermedades tan complejas. Ésta, según informan los estudios, parece ser la forma más beneficiosa para obtener los mejores resultados de calidad y cantidad de vida para las pacientes.
Marina: «Nunca llueve eternamente. La vida es hoy, no mañana»
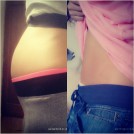
Todo empezó hace cuatro meses donde fui diagnosticada de cáncer de ovario de tipo bordeline (dentro de lo malo, el mejor que puede haber). Muchos meses atrás, concretamente en diciembre, empecé a notar mi barriga un poco más hinchada de lo normal a pesar de que siempre hacía y hago deporte. Al principio no le di importancia, pensaba que sería el común hinchazón que tenemos las mujeres cuando estamos a punto de tener la menstruación, pero no fue así.
Hasta abril de este año, siguiendo sin darle importancia, seguía con aquél mini hinchazón hasta que de repente mi barriga fue creciendo descontroladamente. En ese momento, empecé a pensar que estaba engordando y decidí salir cada mañana a correr en ayunas, caminar, hacer el doble de ejercicio que ya estaba haciendo, dejar el gas e incluso ponerme a dieta. Sin embargo, mi barriga seguía igual, incluso no paraba de crecer, entonces acudí al médico. Tras ver mi increíble barriga y someterme a múltiples pruebas de embarazo, insistiendo en que no lo estaba (sabrá cada una lo que ha hecho y lo que no), me realizaron pruebas de mayor nivel: análisis de sangre, ecografías, radiografías… hasta que justo en ese momento se dieron cuenta de que en el ovario derecho tenía un tumor de 20cm.
Me comunicaron que me tenían que operar para quitarlo y analizarlo y estaba a la espera de que me llamaran. Tres días más tarde de haber acudido al médico, tuve que volver porque mi barriga cada vez estaba creciendo más, pues había pasado a medir 26cm. Tras la operación, sacaron del tumor 2 litros de líquido; todo fue bien. Ahora tocaba analizarlo. Días después, me adelantaron la cita para comunicarme que las células que hallaban en el tumor eran malas y que por tanto había que volver a operar, una operación basada en quitar el resto del ovario derecho, la trompa, el peritoneo, la grasa abdominal y el apéndice (todo ello para prevenir).
Con suerte no se me ha llegado a expandir por ninguna zona y no he necesitado tratamiento. Ahora, sin embargo, me esperan 5 largos años de revisiones. Gracias a mi familia y a mis amigos he conseguido pasar por todo esto de la mejor forma posible.
Espero que os haya servido de ayuda y/o de consuelo mi testimonio… Ahora entiendo el miedo que se pasa esperando sentada frente a la consulta, los nervios, las noches de desesperación porque no sabes qué va a pasar ahora, el miedo de volver a pasar por lo mismo, las profundas y largas noches de reflexión… Sin embargo, me quedo con lo bueno. Mi familia y mis amigos. Gracias a esto he aprendido a disfrutar lo que tenemos y lo que pasa en cada instante, valorar las pequeñas cosas de la vida que nos parecen insignificantes y, sobre todo, lo fuerte que se puede llegar a ser. La vida es hoy, no mañana.
Muchísimo ánimo a todas las personas que os estéis enfrentando a ésta enfermedad llamada “cáncer”. No estáis solos/as. La mejor receta para superarlo es mucho amor, la familia y los amigos. NUNCA LLUEVE ETERNAMENTE… Dios da las grandes batallas a los mejores soldados…
Aquí os dejo una foto de mi barriga en el antes y después de la operación. (La primera es mi barriga con el tumor, la segunda al quitarlo).
ENTREVISTA A IVÁN GARCÍA BASSETS, INVESTIGADOR EN LA UNIVERSIDAD DE CALIFORNIA
Usted, como investigador, ¿cuál cree que es el mayor reto en estos momentos para hacer frente al cáncer de ovario?
Durante décadas, el mayor reto ha sido el de conseguir que la mayoría de pacientes se curen, que sobrevivan a largo plazo. Desafortunadamente, esto aún no se ha podido conseguir. A día de hoy, todavía dos de cada tres pacientes no sobreviven a largo plazo. ¡Es dramático! Así que, en mi opinión, el mayor reto actual es el de reflexionar sobre cómo estamos haciendo las cosas.
Analicemos el problema. Cabe recordar que, gracias a la cirugía reductiva, casi 19 de cada 20 pacientes en estadio I se curan. El cáncer de ovario, si se diagnostica a tiempo, tiene solución. Por eso se dice tantas veces que si queremos cambiar la alarmante tendencia actual hemos de incentivar la búsqueda de marcadores precoces, para evitar o reducir al máximo el numero de pacientes que llegan a estados avanzados.
Ya entiendo que los pacientes en estados avanzados se frustren con esta idea, porque no soluciona su problema. Pero me gustaría dejar claro que no se trata de dejar de investigar la problemática de estos casos, sino de incrementar la investigación en general, con especial énfasis en el estudio de la detección precoz ya que actualmente goza de menos recursos, con menos laboratorios trabajando en ello. En otras palabras, son estudios que salvarán la vidas de las pacientes del mañana, que en algunos casos serán las hijas, sobrinas y nietas de las pacientes actuales. Si hace 10 años hubiésemos encontrado una solución al problema de la detección precoz, el número de pacientes actuales en estado avanzado sería mínimo. Así que es vital frenar el flujo de casos al estado avanzado de una vez por todas.
¿Por qué aún no hemos desarrollado un test diagnóstico de detección precoz?
Quizás porque no es fácil. Pero me resisto a pensar que eso es así. Como introducía antes, creo que sobre todo es porque no hay suficiente investigación dedicada a ello. Hemos de conseguir que más grupos científicos (incluyendo el nuestro, que nos dedicamos sólo al estudio de los casos avanzados) incluyan el estudio de la detección precoz entre sus líneas de trabajo. No sólo eso, deberíamos también atraer a los líderes mundiales en investigación del cáncer y a las mentes mas lúcidas al estudio del cáncer de ovario y al de la detección precoz.
Y ¿cómo podemos incentivar esta investigación y atraer a estos científicos?
Creo que podríamos inspirarnos en otros ejemplos, como el de la distrofia muscular. PPMD es la asociación americana de padres y madres de niños con distrofia muscular. Ellos han conseguido el dinero y han subvencionado la investigación del único fármaco que está en proceso de ser aprobado para tratar las causas de la enfermedad, el ataluren. PPMD subvencionó las fases 2a y 2b de los ensayos clínicos experimentales, y están subvencionando la fase 3, la última antes de la comercialización del fármaco. PPMD subvencionó a la empresa privada y la investigación pública para invertir en el desarrollo de este fármaco. PPMD también se está organizando para entrenar y atraer nuevos científicos al estudio de la distrofia muscular, y para conectarlos para desarrollar proyectos en común. PPMD (los familiares de los pacientes, en definitiva) quiere canalizar la solución.
Sé que es triste y duro hablar de dinero cuando hablamos de salvar vidas, de pacientes buscando sus propias soluciones, de pagar a compañías farmacéuticas para hacer sus propios estudios para desarrollar fármacos, o de buscar la solución al problema que ya no te puede salvar a ti la vida. Pero ese el reto para todos/as: entender que algo diferente hemos de hacer, identificar los obstáculos que han existido y que continúan existiendo, ponernos en movimiento y superarlos, para que en los próximos años podamos hablar del cáncer de ovario como una enfermedad curable en la mayoría de los casos.
¿En qué fase se encuentra la investigación?
En los últimos 15 años, el desarrollo tecnológico y el avance en el conocimiento han sido increíbles en muchos campos de los que el estudio del cáncer de ovario se nutre o debería nutrirse directamente. El potencial investigador de hoy en día es increíble. Pero los científicos en el ámbito del estudio del cáncer de ovario, en general, estamos algo retrasados en todo ello y vamos a menudo a remolque en el campo de la innovación. Así que casi sin quererlo, ahí va otro reto: convertirnos en un campo innovador.
Me pregunto por ejemplo, ¿cuánto tiempo ha de pasar hasta que alguien intente generar tejido ovárico humano (o de trompas de Falopio) en el laboratorio para estudiar el origen del cáncer de ovario? ¿Cuándo generaremos en el laboratorio células humanas del epitelio del ovario? ¿Cuándo estudiaremos los efectos de la quimioterapia en todo el genoma humano? Son cosas que se hacen en otros campos, con otros tipo de tejidos, células y fármacos, pero que no se hace todavía en nuestro ámbito científico. Así que hemos de conseguir que la investigación del cáncer de ovario se modernice y se sincronice con la fase tan excitante en el que se encuentra la investigación en general. Esto resultará en soluciones más rápido.
Me gustaría añadir que nosotros mismos somos un ejemplo de laboratorio que no estudiaba el cáncer de ovario y que ahora estamos incorporado nuestro bagaje de conocimiento a la lucha contra esta enfermedad, y somos pioneros en utilizar algunas de las nuevas técnicas que, además, ayudamos a desarrollar en el pasado.
¿Por qué estamos ahora estudiando el cáncer de ovario?
Por casualidad. Mi mujer sufrió cáncer de ovario y eso me llevó a interesarme por esta enfermedad. Gracias a la ayuda de las pacientes en EE.UU. que, vía la asociación del Ovarian Cancer Research Fund (OCRF), subvenciona nuestros estudios, y nos podemos dedicar al estudio de este cáncer. OCRF fue creada por el marido de una paciente. ¿Y saben quién más nos subvenciona? El Ministerio de Defensa americano. Paradójico, ¿no? pero en EE.UU. el Ministerio de Defensa tiene uno de las plantillas médicas más extensas del país, y es una gran entidad subvencionadora de la investigación del cáncer de ovario.
Viviendo fuera de España, ¿considera que existen grandes diferencias en la atención para las pacientes?
Obviamente hay cosas buenas y cosas malas en el sistema español y en el americano (que es el que mejor conozco). Ojalá se pudieran combinar los dos y tendríamos un sistema superior. Aún así, a menudo no se trata tanto de hablar de un sistema nacional, sino de la atención y tratamiento que se pueden recibir en una ciudad, en un barrio, en un hospital, o incluso por un profesional médico u otro. El reto, a nivel institucional y de la comunidad médica, es el de eliminar estas diferencias para ofrecer una atención moderna y por igual, y eso debería ser así en EE.UU y en España. Muchas vidas se salvarían solo equilibrando estas desigualdades sin necesidad de esperar nuevos resultados científicos o de invertir ni un solo euro/dólar más en investigación. Un número no claro de casos de estadio I se “dejan” llegar involuntariamente a estadios avanzados por deficiencias de atención, lo cual es gravísimo. En algunos otros casos, la esperanza de vida de los estadios avanzados se puede alargar en función del tratamiento al paciente, que también puede variar en función del país, ciudad, hospital, o especialista médico.
Como punto de referencia de atención puedo explicar cómo funciona en la Universidad de California, San Diego (UCSD), donde trabajo y donde lo veo o he visto como investigador, profesor en la facultad de medicina, y marido de paciente. A nivel de formación, en UCSD enseñamos a los estudiantes de medicina a incorporar la investigación como una faceta esencial en su vida profesional. Muy a menudo tenemos estudiantes de medicina ayudándonos en el laboratorio. Eso quiere decir, que como profesionales, estos futuros médicos entienden que los ensayos clínicos son parte esencial del tratamiento de enfermedades como el cáncer de ovario. El médico especialista es, en muchos casos, un médico investigador, lo que da una perspectiva más moderna al tratamiento. También enseñamos a los estudiantes que el paciente con cáncer de ovario es un paciente bien informado en muchos casos. Es normal que sepa de conceptos médicos y científicos y que proponga participar en ensayos clínicos concretos. El médico (en este caso el ginecólogo oncólogo) lo respecta y lo escucha, porque sabe que llega un momento en que no hay un protocolo definido de tratamiento, así que cuanta más información haya sobre la mesa, mejor será la decisión (consensuada en todos los casos). De hecho, a menudo el ginecólogo oncólogo sólo puede pensar unos minutos en el caso concreto de su paciente, horas a lo sumo, mientras que un paciente puede llegar a informarse de su propia situación y de sus opciones durante semanas o meses, puede ir a conferencias (a las que organizamos en UCSD ellos vienen), y leer los últimos trabajos científicos. Esto es una ventaja, un recurso del que el ginecólogo oncólogo sabe que se puede aprovechar.
Una vez la paciente es diagnosticada, se le asigna una enfermera especializada (‘case manager’) que esta a disposición de la paciente y actúa de soporte y conexión con el ginecólogo oncólogo. El tratamiento del cáncer es rápido y agresivo, y generalmente el paciente lo consulta con más de un especialista. El apoyo al paciente (que es voluntario) puede ser rico desde el aspecto informativo, espiritual, o emocional, con grupos de soporte de ex pacientes y/o pacientes, o de ayuda económica para hacer test experimentales sobre la posibilidad de que un tratamiento pueda funcionar antes de probarlo. Esta ayuda, por ejemplo, la proporciona la Clearity Foundation, fundada también por una ex paciente de cáncer de ovario.
Una vez la paciente se cura (mas allá de la marca de los 5 años), el mismo equipo del ginecólogo oncólogo continúa haciendo un seguimiento de por vida en lo que llaman ‘clínicas del supervivientes’. En estas unidades no se trata el cáncer, ya que el paciente ya no lo tiene, pero se hace un seguimiento especial considerando que la paciente tuvo cáncer. Por el contrario, en el caso de que la paciente no se haya curado, entra en ensayos clínicos experimentales. Estos ensayos son esenciales no sólo para intentar salvar su propia vida, sino la de muchas otras mujeres con cáncer de ovario que necesitan de estos ensayos para encontrar una curación.
Finalmente, también diría que un aspecto común en EE.UU. es que el cáncer se trate en hospitales especializados para esta tipo de enfermedad (cancer centers), en los que todo el personal está altamente especializado para su tratamiento. También es común que este tipo de hospital se ubique dentro del campus de la universidad, con lo que la investigación y el tratamiento clínico van a la par.
¿Considera que existe una buena coordinación internacional a la hora de trabajar la investigación en el campo del cáncer de ovario?
Los científicos en biomedicina somos colaborativos por naturaleza. El científico generalmente trabaja en el contexto de un grupo de investigadores en diferente estado de formación. Y el grupo normalmente se ubica en el contexto de una departamento, con otros científicos. Cuanto mejor sea el grupo y el departamento, mejor será el ambiente creativo y las posibilidades de encontrar algo relevante en la lucha contra el cáncer. A nivel internacional es más difícil la colaboración por razones obvias de proximidad. Aun así, las colaboraciones existen dependiendo sobre todo de las habilidades colaborativas de cada individuo. También hay grandes consorcios internacionales de investigación, sobre todo los que se dedican a ensayos clínicos y a la exploración de causas genéticas del cáncer de ovario, ya que necesitan elevando número de pacientes para obtener estadísticas fiables, y este tipo de consorcios facilita ese acceso.
¿Cuál cree que va a ser el siguiente paso en el mundo de la investigación?
La investigación en su conjunto da muchos pasos y todos al mismo tiempo. Por ejemplo hay un ‘siguiente paso’ en el frente de generar fármacos menos tóxicos para el paciente; un siguiente paso en el frente de establecer nuevas mutaciones y variantes genéticas asociadas con factores de riesgo de padecer el cáncer de ovario, o en investigaciones sobre nuevos fármacos, sobre nuevas moléculas y vías celulares implicadas con el origen del cáncer, o incluso en nuevas formas de clasificar los tumores del ovario. Son tantos ‘pasos’ que es difícil estar al día de todos ellos.
Puedo explicar nuestro ‘siguiente paso’. Actualmente estamos investigando los mecanismos por los que una célula de cáncer de ovario responde al tratamiento de quimioterapia convirtiéndose en resistente. Es un mecanismo de adaptación que lógicamente quieres evitar, porque es la base por la que la quimioterapia falla. Estamos investigando un mecanismo novedoso que intentamos desgranar a nivel mecánico para poder anularlo. Por este mecanismo, la quimioterapia consigue estimular un programa adaptativo en sólo algunas células del tumor. Este programa les da propiedades de “células madre”, que son más resistentes al tratamiento de quimioterapia y también les da la facilidad de adquirir nuevas propiedades celulares, como aquellas necesarias para invadir otros tejidos (metastatizar). Los siguientes pasos en los que enfocaremos nuestros recursos y energía son: entender como parar este programa adaptativo, entender su origen, y encontrar la manera de predecirlo. Estamos muy ilusionados con estos estudios que lidera el Dr. Carlos Mackintosh en mi laboratorio, un científico originario de Jaén de muchísimo talento, y en los que nos ayuda con grandísimo interés una investigadora visitante de Vigo, la Dra. Catarina Allegué, que está especializada en análisis bioinformático.
Una vez llegados al final de la entrevista, me gustaría agradecer a Itziar por sus estimulantes preguntas. Así como me gustaría resaltar a Paz, Presidenta de ASACO, y a todas/os voluntarios de ASACO por su lucha para mejorar las condiciones de los pacientes en toda España. Un abrazo a todos/as y a todas las pacientes de cáncer de ovario y a sus familiares.

Equipo de investigadores de la UCSD en cáncer de ovario liderado por el Dr. Iván García-Bassets, a la izquierda; en medio, el Dr. Carlos Mackintosh y, a la derecha, la Dra. Catarina Allegué.
ENTREVISTA AL DR. JOSEP Mª DEL CAMPO
Somos conscientes que la salud medioambiental del entorno en el que vivimos está íntimamente ligada a la salud del ser humano. ¿Hasta qué punto puede afectar al desarrollo de ciertos tipos de cáncer?
En muchos tipos de cáncer, prácticamente la mayoría, existe una clara relación causa-efecto. Desde el aire que respiramos (con reconocidos carcinógenos) hasta la alimentación, incluso estilos de vida, influyen notablemente en la aparición de ciertos tumores.
¿Tienen conocimiento o algún indicio sobre la correlación entre la contaminación medioambiental y el cáncer de ovario?
El cáncer de ovario es de los pocos tumores en los que no hay una relación clara. O al menos por el momento, no se ha encontrado.
¿Y sobre la relación entre alimentos modificados genéticamente y algún tipo de cáncer?
Aunque es un problema que preocupa a la población, hasta la fecha no se ha podido demostrar que este tipo de alimentos puedan influir en la aparición de tumores. No obstante, en el caso de que así fuera, probablemente serán necesarios años para tener alguna evidencia.
¿Qué recomendaciones haría a una persona que no ha desarrollado ningún tipo de cáncer desde un punto de vista de su contacto con la naturaleza y el medio ambiente? ¿Qué consejos le daría?
Es muy difícil evitar por completo todas aquellas causas que pueden estar relacionadas con la aparición de tumores. Una dieta equilibrada y sana, la tan descrita “dieta mediterránea” es una buen opción para seguir. La práctica de ejercicio, evitando la obesidad. Evitar la inhalación de productos claramente cancerígenos, como el tabaco. Evitar las áreas geográficas con atmósfera polucionada. Protegerse de la radiación solar.